El dolor lumbar o cervical es una experiencia que paraliza la rutina y genera una duda inmediata sobre si existe una lesión grave oculta en la columna. Muchas personas asumen que la única forma de conocer el origen de su malestar es someterse rápidamente a una radiografía o una resonancia, buscando una confirmación visual que explique la intensidad de sus síntomas.
La evidencia clínica actual sugiere que realizar estas exploraciones de forma sistemática y precoz no siempre ayuda a mejorar el pronóstico e incluso puede derivar en preocupaciones innecesarias. El diagnóstico por imagen tiene indicaciones muy precisas que dependen de la historia del paciente y de señales específicas que los profesionales sanitarios evalúan antes de prescribir cualquier prueba.
Saber distinguir entre un episodio mecánico habitual y una situación que requiere tecnología diagnóstica es fundamental para abordar la recuperación con calma y eficacia. A continuación se detallan los criterios médicos que determinan la necesidad real de estas herramientas y cómo interpretar su papel dentro de un tratamiento de salud integral.
Diferencias entre radiografía, resonancia y TAC
La columna vertebral es una estructura compleja compuesta por huesos, discos intervertebrales, ligamentos y nervios. No existe una única máquina capaz de mostrar todos estos tejidos con la misma nitidez, por lo que la elección de la prueba depende totalmente de qué estructura anatómica se sospecha que está dañada. Pedir la prueba equivocada no solo no aporta información útil, sino que expone al paciente a radiación innecesaria en algunos casos.
Los profesionales sanitarios disponen principalmente de tres herramientas: la radiografía simple, la resonancia magnética y la tomografía computarizada (TAC). Cada una tiene una función específica y no son intercambiables entre sí. Entender esta distinción es el primer paso para comprender por qué tu médico o tu osteópata en Sevilla puede no haber solicitado una resonancia de inmediato tras tu primera consulta.
Utilidad de la radiografía en problemas óseos
La radiografía simple es, con frecuencia, la primera prueba que se realiza debido a su rapidez y accesibilidad. Esta técnica utiliza rayos X para crear imágenes donde las estructuras densas, como el hueso, aparecen claramente definidas en color blanco. Su función principal es valorar la alineación de las vértebras, descartar fracturas tras un golpe o identificar signos de desgaste óseo avanzado, como la artrosis.
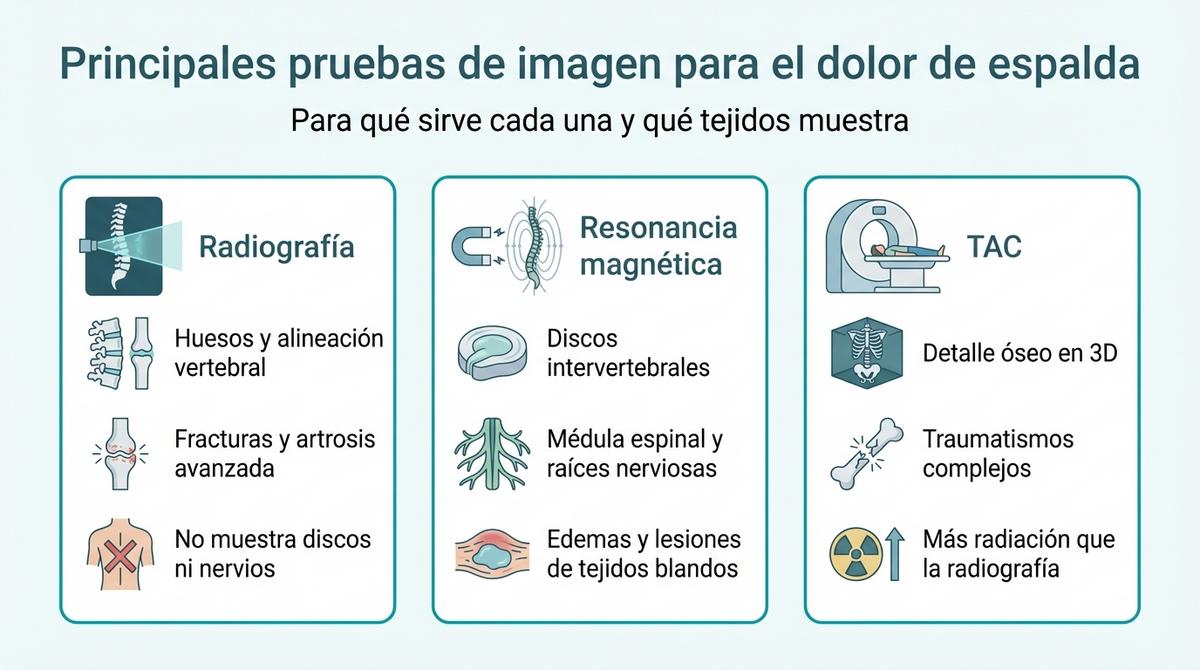
Sin embargo, esta herramienta tiene una limitación técnica importante que suele frustrar a muchos pacientes: es incapaz de mostrar los tejidos blandos. En una radiografía no se ven las hernias discales, ni los pinzamientos nerviosos, ni el estado de la musculatura. Si el origen de tu dolor es un conflicto disco-radicular, esta prueba aparecerá como ‘normal’ o con hallazgos irrelevantes, aunque tú sientas molestias intensas:
- Detecta fracturas vertebrales por traumatismo o compresión.
- Muestra desviaciones significativas como la escoliosis.
- Identifica tumores óseos o infecciones que afecten al hueso.
- Visualiza la disminución del espacio entre vértebras, indicio indirecto de desgaste.
Cuándo la resonancia magnética es la opción correcta
La resonancia magnética (RM) representa un salto cualitativo en el diagnóstico porque no utiliza radiación, sino campos magnéticos potentes para generar imágenes detalladas. Es la prueba de elección (gold standard) cuando es imprescindible observar el estado de los discos intervertebrales, la médula espinal y las raíces nerviosas. Gracias a su alta resolución, permite detectar edemas, roturas de ligamentos o la compresión exacta de un nervio que podría estar causando una ciática.
A pesar de su precisión, no se solicita de forma rutinaria ante cualquier dolor de espalda. Su uso se reserva para situaciones donde la sintomatología es compleja, existe déficit neurológico o el dolor no remite tras un periodo prudencial de tratamiento conservador. Dado su coste y la sensibilidad de la prueba, realizarla sin un motivo clínico claro puede llevar a encontrar ‘falsos positivos’ que compliquen el manejo del paciente.
Criterios médicos para solicitar pruebas de imagen por dolor de espalda
Existe la creencia generalizada de que a mayor dolor, más urgente es la necesidad de una prueba de imagen. No obstante, la intensidad de los síntomas no es el factor determinante para prescribir una radiografía o una resonancia. Los profesionales siguen guías de práctica clínica estandarizadas que indican cuándo estas pruebas aportan valor real al diagnóstico y cuándo son prescindibles.
El objetivo de estos protocolos es evitar el sobrediagnóstico y la exposición innecesaria a radiación. En la inmensa mayoría de los casos de lumbalgia o cervicalgia mecánica, el resultado de la imagen no cambiará el plan de tratamiento inicial, que suele basarse en movimiento, medicación y terapia manual. Por ello, la decisión médica se basa en la búsqueda de signos objetivos y no solo en la sensación subjetiva de dolor.
Señales de alerta que justifican una prueba inmediata
Aunque la mayoría de los episodios de dolor de espalda son de origen mecánico y benigno, existen situaciones concretas que obligan a realizar pruebas diagnósticas sin demora. Los médicos utilizan el término *red flags* (banderas rojas) para identificar síntomas que podrían indicar una patología subyacente grave, como una infección, una fractura o un proceso tumoral.
Si experimentas alguno de estos signos junto con tu dolor de espalda, la derivación a un especialista para realizar pruebas de imagen debe ser prioritaria. Estas situaciones se salen del patrón habitual de una lumbalgia común y requieren descartar complicaciones mayores de forma rápida:
- Antecedentes de cáncer o pérdida de peso inexplicable reciente.
- Fiebre asociada al inicio del dolor de espalda sin otra causa aparente.
- Traumatismo fuerte reciente, como una caída de altura o un accidente de tráfico.
- Síndrome de cola de caballo: pérdida de control de esfínteres (orina o heces) o anestesia en la zona genital.
- Uso prolongado de corticoides o inmunosupresores.
- Déficit neurológico progresivo, como pérdida de fuerza notable en una pierna.
El papel de la evolución del dolor en el diagnóstico
El tiempo juega un papel crucial en la decisión clínica. Un dolor agudo que lleva presente solo unos días suele responder a la inflamación natural de los tejidos y tiende a remitir espontáneamente o con ayuda de fisioterapia en poco tiempo. En esta fase inicial, realizar una imagen rara vez aporta datos que justifiquen el coste o la radiación, ya que la historia natural del dolor lumbar es benigna.

El criterio cambia si las molestias persisten. Si tras 4 a 6 semanas de tratamiento conservador activo el paciente no experimenta mejoría, la persistencia del síntoma se convierte en un indicador para investigar más a fondo. En este punto, la prueba de imagen busca causas que justifiquen por qué el cuerpo no está recuperando su función normal tras haber recibido la atención adecuada.
Es importante no confundir la intensidad del momento con la gravedad de la lesión. Muchos bloqueos agudos (‘me he quedado clavado’) son extremadamente dolorosos pero carecen de daño estructural permanente, resolviéndose con un abordaje adecuado en un centro de osteopatía o fisioterapia sin necesidad de pasar por el radiólogo.
Por qué esperar antes de realizar pruebas diagnósticas
Las guías internacionales recomiendan esperar entre un mes y mes y medio antes de radiar a un paciente sin signos de alarma. Esta espera no es una medida de ahorro, sino de seguridad clínica. Se ha demostrado que realizar resonancias magnéticas de forma precoz en pacientes con lumbalgia inespecífica no mejora su recuperación a largo plazo, pero sí aumenta el riesgo de que se sometan a cirugías o intervenciones invasivas innecesarias.
El fenómeno conocido como *efecto nocebo* es habitual en estos casos. Cuando un paciente lee en su informe términos como ‘degeneración’, ‘protrusión’ o ‘espondilosis’, es frecuente que su percepción del dolor empeore por la ansiedad que generan estas palabras. Asumir que la espalda está ‘dañada’ puede llevar a la evitación del movimiento, que es precisamente la herramienta principal para curar el dolor de espalda mecánico.
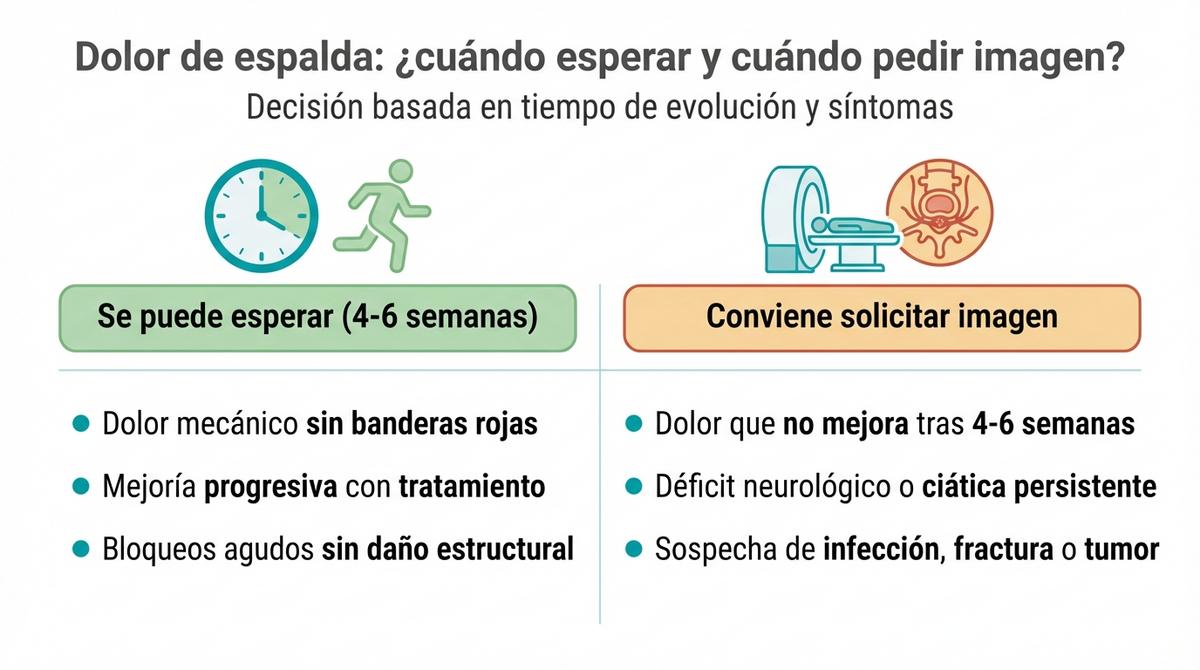
Esperar ese periodo de 4 a 6 semanas permite filtrar los casos que se resuelven por sí solos, que son la mayoría. Si durante ese tiempo acudes a un fisioterapeuta en Sevilla y sigues las pautas de ejercicio y ergonomía, es muy probable que el dolor desaparezca antes de que la cita para la resonancia llegue a confirmarse.
Mitos sobre los hallazgos en la columna vertebral
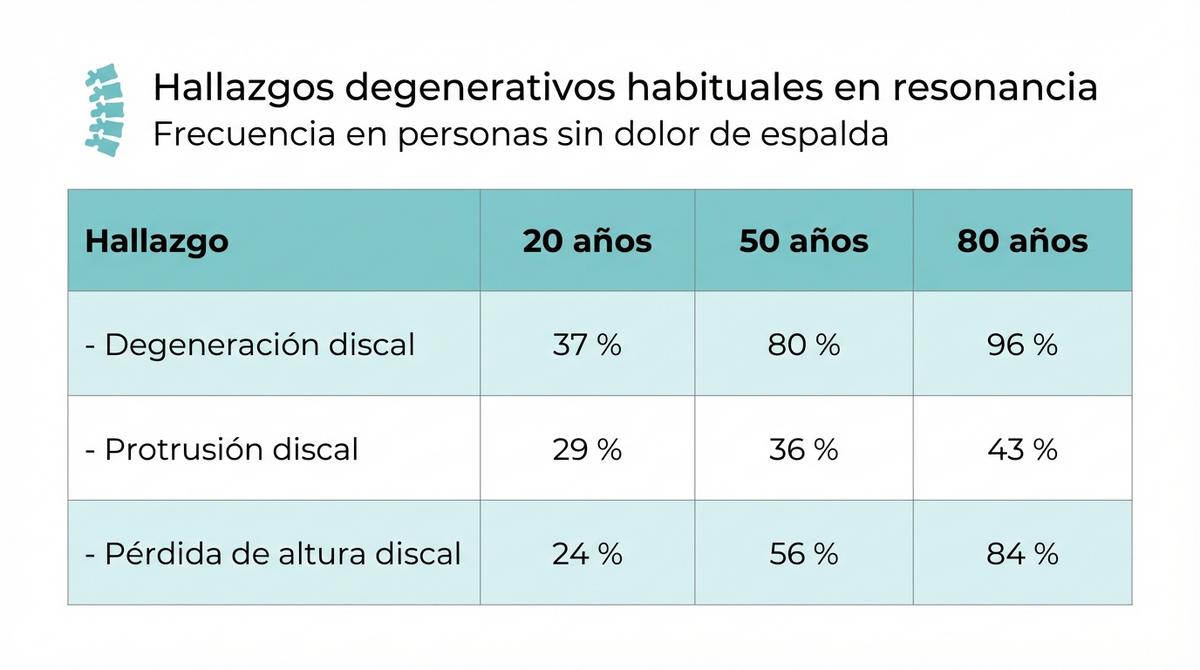
Uno de los mayores errores al interpretar pruebas de imagen por dolor de espalda es asumir que todo lo que aparece en la foto es la causa del dolor. Estudios masivos han revelado que una gran cantidad de personas sanas y sin dolor presentan alteraciones estructurales en sus resonancias. A estos descubrimientos se les llama ‘hallazgos incidentales’ y suelen ser parte del envejecimiento natural de la columna, similar a tener canas o arrugas en la piel.
La siguiente tabla muestra la prevalencia estimada de hallazgos degenerativos en personas que no sufren ningún tipo de dolor, lo que demuestra que tener una hernia o desgaste no es sinónimo automático de enfermedad:
| Hallazgo en Resonancia (Personas sin dolor) | 20 años | 50 años | 80 años |
|---|---|---|---|
| Degeneración discal | 37% | 80% | 96% |
| Protrusión discal | 29% | 36% | 43% |
| Pérdida de altura discal | 24% | 56% | 84% |
Por tanto, el diagnóstico nunca debe basarse exclusivamente en la imagen. Es fundamental que el profesional realice una correlación clínica: los hallazgos de la resonancia deben coincidir exactamente con lo que el paciente siente y con lo que el terapeuta encuentra en la exploración física. Si la imagen muestra una hernia en el lado derecho pero te duele la pierna izquierda, ese hallazgo es irrelevante para tu problema actual.
Abordaje terapéutico manual y fisioterapia sin imagen previa
La ausencia de una radiografía o resonancia no impide recibir un tratamiento eficaz y seguro. De hecho, la osteopatía y la fisioterapia basan su intervención en una valoración funcional exhaustiva. El profesional evalúa la movilidad, la fuerza muscular, la sensibilidad y los reflejos para determinar el origen del problema, ya sea articular, muscular o neural.
En un centro de osteopatía en Sevilla, el tratamiento se centra en restaurar la función perdida y aliviar el síntoma, independientemente de cómo se vea la vértebra en una foto estática. Las técnicas manuales, el ejercicio terapéutico y la educación sobre el dolor son herramientas potentes que pueden revertir cuadros agudos sin necesidad de confirmación radiológica previa, siempre que se hayan descartado las banderas rojas mencionadas anteriormente.
Comenzar con un abordaje conservador es la estrategia más sensata. Si la evolución no es la esperada, siempre habrá tiempo de escalar en el diagnóstico. Mientras tanto, trabajar la movilidad y reducir el miedo al movimiento suele ser la mejor medicina para una columna dolorida.
La decisión de realizar pruebas de imagen por dolor de espalda debe basarse siempre en un criterio clínico riguroso y no en la urgencia por encontrar una etiqueta diagnóstica visible. En la inmensa mayoría de los casos, la exploración física y la historia de los síntomas aportan datos mucho más relevantes para guiar la recuperación que una resonancia magnética realizada antes de tiempo.
Confiar en los tiempos biológicos de reparación y en un abordaje conservador inicial suele ser la estrategia más efectiva y segura para la columna vertebral. Si los síntomas persisten o aparecen señales de alerta claras, la tecnología diagnóstica servirá entonces como un complemento valioso para reorientar el tratamiento hacia soluciones específicas.
José Ramón Rodríguez Aranda, osteópata y fisioterapeuta con amplia experiencia, dirige la Clínica de Osteopatía y Fisioterapia Rodríguez Aranda, avalada por su trayectoria en el sector de la salud. Es Licenciado en Osteopatía y Diplomado en Fisioterapia por prestigiosas universidades, y cuenta con certificaciones y formación continua en diversas técnicas y áreas de la fisioterapia. También está registrado en el Registro de Osteópatas de España, el General Ostheopathic Council de Londres y el Colegio Profesional de Fisioterapeutas de Andalucía.


