Abrir el sobre o el archivo PDF con los resultados de una prueba médica suele provocar un nudo en el estómago, especialmente cuando leemos términos desconocidos que suenan alarmantes. Es muy común encontrarse con palabras como ‘degeneración’, ‘esclerosis’ o ‘protrusión’ y asumir inmediatamente que nuestra columna está gravemente dañada o que el dolor que sentimos será permanente. Sin embargo, la realidad clínica nos enseña que la intensidad de lo que sentimos no siempre es proporcional a lo que aparece escrito en ese papel.
La evidencia actual confirma que muchas alteraciones visibles en las pruebas de imagen aparecen también en personas que no sufren ninguna molestia, lo que nos obliga a ser cautos a la hora de atribuir cada síntoma a un hallazgo concreto. El verdadero reto no es solo leer el informe, sino comprender qué parte de esos datos explica realmente tu situación actual y cuáles son simples ‘cicatrices’ del paso del tiempo sin relevancia clínica inmediata.
Para despejar estas dudas, es fundamental traducir ese lenguaje técnico a conceptos claros y accionables. Entender cómo se interpreta una resonancia magnética de columna y qué significa para mi dolor es clave para evitar preocupaciones innecesarias y, sobre todo, para tomar decisiones acertadas sobre el tratamiento, sabiendo distinguir cuándo es necesaria una intervención urgente y cuándo la mejor opción es el manejo conservador.

Claves para la interpretación de una resonancia magnética de columna y su relación con el dolor
Recibir un informe radiológico suele ser una experiencia estresante, sobre todo cuando el documento está lleno de palabras técnicas que describen con minuciosidad cada detalle de tu anatomía. Es importante comprender que el radiólogo tiene la obligación de describir absolutamente todo lo que ve en la imagen, independientemente de si esos hallazgos son la causa de tu dolor o simples características de tu constitución. Por ello, leer el informe sin el filtro de un profesional sanitario puede llevarte a imaginar un escenario mucho más grave del que realmente presenta tu espalda.
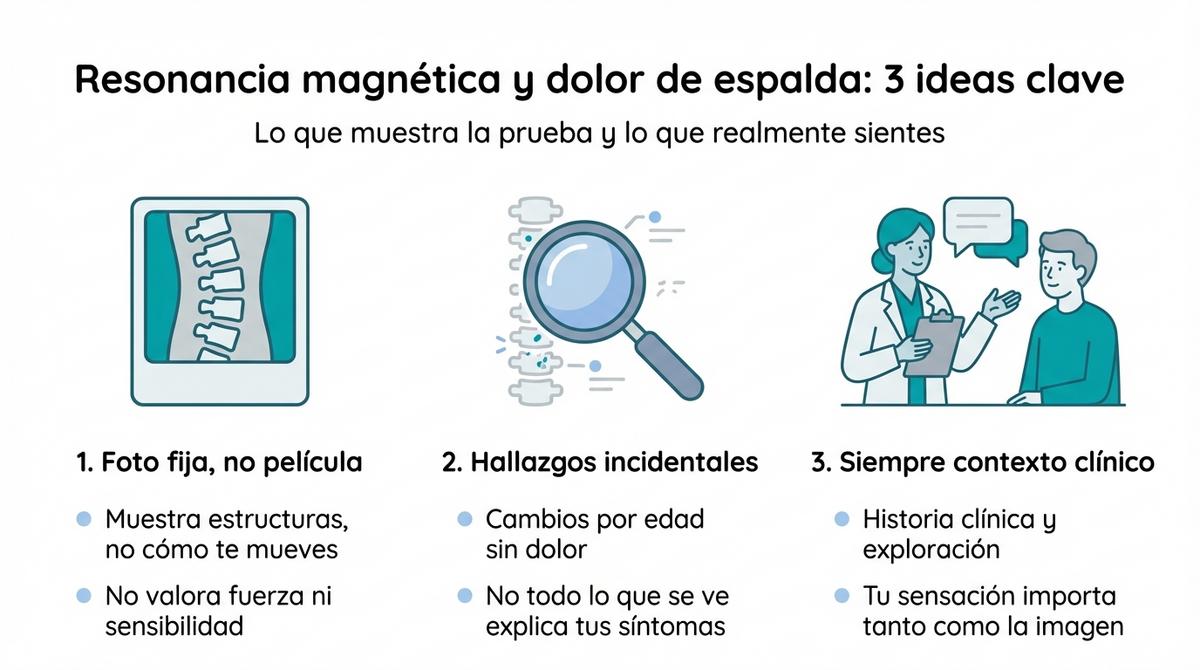
Una resonancia magnética es, en esencia, una ‘foto fija’ de un momento concreto, pero no nos dice cómo se mueve tu columna ni cómo funciona tu sistema nervioso en el día a día. La imagen debe interpretarse siempre dentro del contexto clínico, cruzando los datos visuales con tus sensaciones, tu historial y la exploración física. Un mismo hallazgo, como una pequeña hernia, puede ser totalmente indoloro en una persona y muy molesto en otra, dependiendo de factores como la inflamación local o el espacio disponible en el canal.
El objetivo de analizar estos resultados no es buscar ‘etiquetas’ de enfermedad, sino entender qué está ocurriendo en tu cuerpo para trazar el mejor plan de recuperación. Al traducir este lenguaje complejo a términos sencillos, transformamos el miedo inicial en capacidad de acción, permitiéndote participar activamente en tu proceso de curación en lugar de sentirte víctima de un diagnóstico escrito en papel.
Traducción de los términos radiológicos más frecuentes
Cuando nos enfrentamos al vocabulario médico, es fácil caer en la trampa de interpretar ciertas palabras como sentencias definitivas. Términos como ‘degenerativo’, ‘esclerosis’ o ‘deshidratación’ suenan alarmantes, pero en el contexto de la columna vertebral, a menudo hacen referencia a procesos naturales del envejecimiento similares a la aparición de canas o arrugas en la piel. Que aparezcan en tu informe no significa necesariamente que tu espalda esté ‘rota’ o que el daño sea irreversible.
Conocer el significado real de estas palabras ayuda a rebajar la ansiedad y a evitar el catastrofismo. Entender que muchos de estos cambios son adaptaciones de tu cuerpo al paso del tiempo te permitirá enfocar la solución desde la calma, sabiendo que la mayoría de estas condiciones son manejables y compatibles con una vida activa y sin dolor.
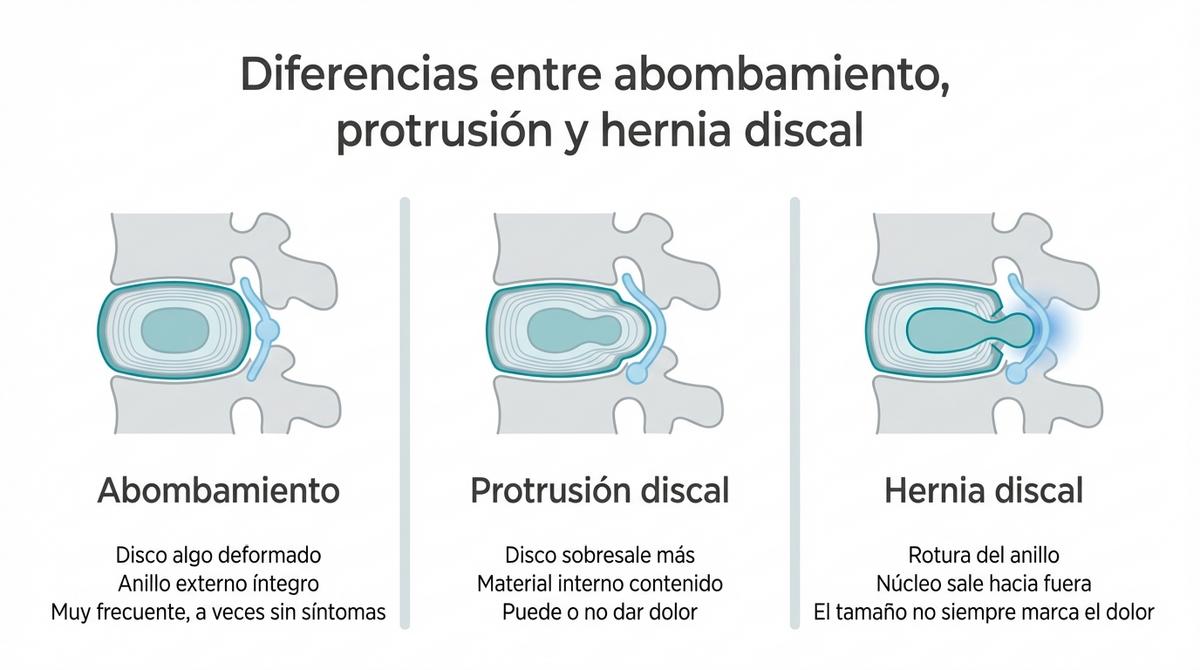
Diferencia entre protrusión discal, hernia y abombamiento
Uno de los puntos que genera más confusión es distinguir qué ha pasado exactamente con el disco intervertebral. Imagina que el disco es como un dónut relleno de gelatina: si aprietas el dónut y este se deforma sin que la masa se rompa, estaríamos ante un abombamiento o protrusión discal. El anillo externo del disco cede y ocupa algo más de espacio del habitual, pero el contenido interno sigue encerrado. Es un hallazgo extremadamente común que muchas veces no genera ningún síntoma.
Por otro lado, hablamos de hernia discal cuando la envoltura externa se rompe y el material gelatinoso del núcleo sale hacia el exterior. Aunque suena más aparatoso, es crucial saber que el tamaño de la hernia no siempre es proporcional al dolor que sientes. Una hernia pequeña que toca un nervio puede ser muy dolorosa, mientras que una grande que no comprime estructuras sensibles puede pasar desapercibida.
Afortunadamente, el cuerpo tiene una gran capacidad de reparación. Con el tiempo y el tratamiento adecuado, el material herniado tiende a deshidratarse y reducir su tamaño, un proceso conocido como reabsorción espontánea. Esto explica por qué muchas hernias dejan de doler tras unas semanas o meses sin necesidad de pasar por el quirófano.
Significado de cambios Modic, edema óseo y deshidratación
Los llamados cambios Modic son una clasificación que utilizan los médicos para describir alteraciones en el hueso de las vértebras adyacentes a un disco. Si lees ‘Modic tipo I’, se refiere a una fase inflamatoria donde existe edema óseo o presencia de líquido dentro del hueso, lo cual puede estar asociado a episodios de dolor agudo o inestabilidad. En cambio, los tipos II (transformación grasa) y III (esclerosis u osificación) suelen representar fases más estables o cicatriciales del proceso, que no siempre implican dolor activo.
El edema óseo, aunque suena preocupante, es similar a un ‘moratón’ interno dentro del hueso esponjoso de la vértebra. Al igual que ocurre con otras inflamaciones, el edema es un proceso reversible si se eliminan las cargas excesivas y se gestiona bien la recuperación. No es una lesión permanente, sino una señal de que esa zona ha estado sometida a un estrés mecánico superior al que podía soportar en ese momento.
Por último, la ‘deshidratación discal’ (a veces descrita como ‘disco negro’ en la resonancia) simplemente indica que el disco ha perdido parte de su contenido de agua y altura. Es el equivalente interno a tener la piel menos elástica con la edad; indica desgaste, pero no es una enfermedad en sí misma ni una condena a sufrir dolor crónico.
Estenosis de canal lumbar y presencia de osteofitos
La estenosis de canal se refiere al estrechamiento del espacio por donde discurren la médula espinal o las raíces nerviosas. Este fenómeno suele darse en personas mayores de 50 años y puede provocar síntomas característicos, como sensación de pesadez o corcho en las piernas al caminar que mejora al sentarse. Sin embargo, muchas personas tienen cierto grado de estenosis en las imágenes sin que esto les impida hacer una vida normal.
A menudo, este estrechamiento se ve agravado por la presencia de osteofitos, conocidos popularmente como ‘picos de loro’. Estos crecimientos óseos no son tumores ni malformaciones extrañas; son el intento inteligente del cuerpo de estabilizar una articulación desgastada aumentando su superficie de contacto. Aunque la palabra suene técnica, su mera presencia no indica urgencia quirúrgica salvo que comprometan severamente el espacio nervioso.
Por qué los hallazgos de la imagen no siempre coinciden con tus síntomas
Resulta paradójico, pero es totalmente posible tener una resonancia magnética llena de hallazgos ‘feos’ y no sentir dolor, o tener mucho dolor y que la imagen salga prácticamente limpia. Esto se debe a que la resonancia muestra la anatomía estructural, pero no evalúa la función muscular, la sensibilización del sistema nervioso ni el estado de los tejidos blandos que no se ven en la prueba. A menudo, lo que vemos en el informe son hallazgos incidentales: alteraciones que estaban ahí desde hace años sin molestar y que hemos descubierto por casualidad al buscar la causa de un dolor reciente.
Aquí es donde cobra vital importancia la valoración clínica manual. En nuestro centro de osteopatía en Sevilla, a menudo observamos que el origen del dolor no es la hernia que aparece en la foto, sino una contractura de defensa, un bloqueo articular en otra zona o una mala gestión de las cargas. El osteópata no trata la imagen de la resonancia, sino a la persona; mediante test de movilidad y palpación, podemos determinar si la estructura dañada es realmente la responsable de tus síntomas o si el problema es funcional y, por tanto, tiene mejor pronóstico.
Asumir que cada línea del informe es una fuente de dolor es un error común. La correlación entre imagen y clínica es un rompecabezas que solo se resuelve tocando, moviendo y evaluando al paciente, no solo mirando una pantalla.
Signos de alarma frente a hallazgos que no suelen ser urgentes
Aunque la mayoría de los dolores de espalda, incluso los muy intensos, no representan un peligro vital ni requieren cirugía inmediata, existen ciertas señales que los profesionales llamamos ‘banderas rojas‘. Estos signos indican que la compresión nerviosa o la patología subyacente es severa y requiere una valoración médica urgente sin demora. Aprender a distinguirlos te dará seguridad para saber cuándo acudir a urgencias y cuándo mantener la calma.
Los hallazgos habituales como protrusiones, hernias sin déficit motor grave o cambios degenerativos, aunque dolorosos, permiten un manejo conservador y pausado. Sin embargo, debes prestar atención inmediata si experimentas:
- Pérdida de control de esfínteres: Dificultad para orinar o retención urinaria, o pérdida de control intestinal.
- Anestesia en ‘silla de montar’: Pérdida de sensibilidad en la zona genital, perianal o cara interna de los muslos.
- Pérdida de fuerza progresiva y brusca: Notar que el pie se queda ‘caído’ al caminar o que las piernas fallan repentinamente.
- Fiebre asociada al dolor de espalda: Especialmente si no hay otra causa aparente (gripe, infección conocida).
- Antecedentes de traumatismo reciente grave: Caída desde altura o accidente de tráfico.
Qué hacer tras el diagnóstico: tratamiento conservador y valoración en Sevilla
Una vez tienes el informe y has descartado las señales de alarma, el siguiente paso es trazar un plan de acción. La recomendación actual es clara: evita el reposo absoluto en cama, ya que debilita la musculatura y retrasa la recuperación. Lo ideal es mantener un nivel de actividad suave, adaptado al dolor, y buscar ayuda profesional para guiar el proceso. El tratamiento conservador es la primera opción en la inmensa mayoría de los casos de columna.
En este punto, la combinación de terapia manual y ejercicio es la estrategia más eficaz. La fisioterapia en Sevilla ofrece herramientas avanzadas para modular el dolor, reducir la inflamación y, lo más importante, reeducar el movimiento para evitar recaídas. A través de ejercicios terapéuticos personalizados, se busca fortalecer la faja abdominal y lumbar, devolviendo la confianza a tu espalda para que puedas moverte sin miedo.
Si resides en la zona, acudir a una valoración presencial te permitirá contrastar lo que dice el papel con lo que dice tu cuerpo. Los profesionales de la salud podemos explicarte qué ejercicios te convienen y cuáles evitar temporalmente, ayudándote a entender que tener una hernia o una protrusión no significa que debas dejar de hacer deporte o vivir con miedo a agacharte.
Errores habituales al leer el informe médico por cuenta propia
Es natural querer respuestas rápidas, pero interpretar un informe médico sin formación específica suele llevar a conclusiones equivocadas que aumentan la angustia. Uno de los fallos más frecuentes es recurrir a internet buscando cada término de forma aislada, lo que suele arrojar los escenarios más graves y menos probables para tu caso.
Para evitar preocupaciones innecesarias, ten en cuenta estas correcciones rápidas a los errores más comunes:
- No todo es operable: Pensar que una hernia requiere cirugía sí o sí es falso; el 90% mejoran con tratamiento conservador.
- ‘Crónico’ no significa ‘para siempre’: En medicina, crónico se refiere a algo que dura más de 3-6 meses, no a algo incurable.
- No compares tu informe: Lo que a tu vecino le causó invalidez puede ser un hallazgo irrelevante en tu resonancia.
- El dolor no mide el daño: Un dolor muy agudo no implica necesariamente una lesión muy grave, a menudo es solo una gran respuesta inflamatoria.
Entender la terminología de un informe radiológico es el primer paso para perder el miedo, pero nunca debe sustituir a la valoración clínica de un profesional sanitario. La resonancia magnética de columna y qué significa para mi dolor son cuestiones que dependen más de cómo te mueves y sientes que de la imagen estática en sí misma, por lo que el tratamiento siempre debe enfocarse en recuperar tu función y calidad de vida, no solo en corregir una foto.
Ante cualquier duda sobre tu diagnóstico, lo más recomendable es buscar un enfoque integrador que combine la lectura de la imagen con una exploración física detallada. Si los hallazgos te preocupan, recuerda que la mayoría de las alteraciones de columna tienen un pronóstico favorable con tratamiento conservador adecuado, paciencia y el acompañamiento terapéutico correcto.
José Ramón Rodríguez Aranda, osteópata y fisioterapeuta con amplia experiencia, dirige la Clínica de Osteopatía y Fisioterapia Rodríguez Aranda, avalada por su trayectoria en el sector de la salud. Es Licenciado en Osteopatía y Diplomado en Fisioterapia por prestigiosas universidades, y cuenta con certificaciones y formación continua en diversas técnicas y áreas de la fisioterapia. También está registrado en el Registro de Osteópatas de España, el General Ostheopathic Council de Londres y el Colegio Profesional de Fisioterapeutas de Andalucía.


