La incertidumbre ante un nuevo pinchazo en la zona lumbar condiciona cada movimiento cotidiano, desde agacharse para atarse los cordones hasta levantar una bolsa de la compra. Quienes conviven con episodios recurrentes de dolor de espalda conocen bien el alivio momentáneo que ofrecen ciertos tratamientos, pero también la frustración de ver cómo las molestias regresan al retomar la actividad habitual sin una base sólida que sustente la recuperación.
La evidencia clínica actual sugiere que el abordaje pasivo aislado es insuficiente para resolver problemas mecánicos de larga duración. Diferentes investigaciones apuntan a que la clave del éxito terapéutico no reside en una única intervención milagrosa, sino en la capacidad de sumar los efectos analgésicos y correctivos de la terapia manual con la adaptación fisiológica que solo el esfuerzo físico controlado puede generar en los tejidos.
Entender la sinergia entre la corrección mecánica y el fortalecimiento activo es el primer paso para dejar de tratar síntomas y empezar a solucionar causas. A continuación, analizaremos cómo coordinar estas dos herramientas potentes para diseñar una hoja de ruta que permita no solo apagar el dolor, sino blindar la columna frente a futuras crisis.
Beneficios de unir osteopatía y ejercicio para evitar recaídas de lumbalgia
Abordar el dolor de espalda recurrente únicamente desde una perspectiva pasiva suele ofrecer resultados incompletos. Si bien el tratamiento en camilla es fundamental para romper el ciclo de dolor y tensión muscular, la evidencia actual demuestra que un enfoque multimodal es la estrategia más efectiva. La terapia manual prepara el terreno fisiológico, mientras que el movimiento activo consolida esa mejoría y genera adaptaciones estructurales en los tejidos que protegen la columna a largo plazo.
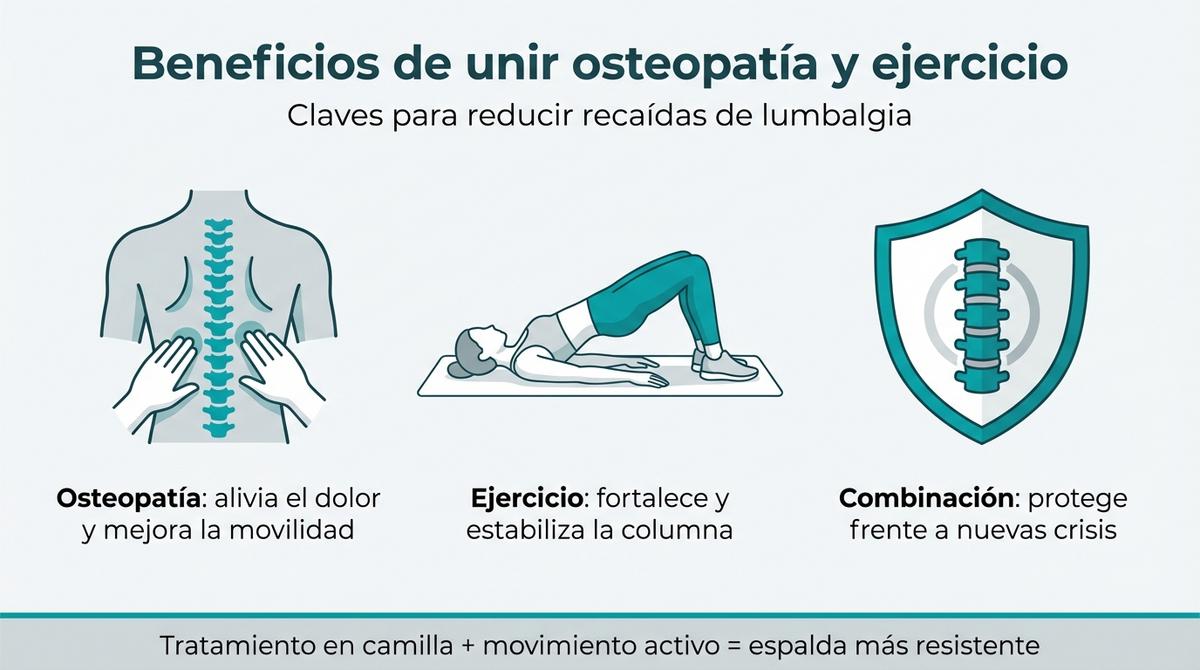
La osteopatía se centra en restaurar la movilidad articular y reducir la tensión miofascial que a menudo perpetúa el sufrimiento lumbar. Mediante técnicas manuales específicas, el profesional logra disminuir la percepción de dolor agudo y mejorar el rango de movimiento inmediato. Esto crea una ventana de oportunidad terapéutica donde el paciente puede moverse con mayor libertad y menos miedo, condición indispensable para iniciar cualquier programa de recuperación física.
Por su parte, el ejercicio terapéutico actúa como el estabilizador de esos cambios logrados manualmente. Al fortalecer la musculatura y mejorar el control motor, se reduce significativamente la discapacidad asociada a la lumbalgia crónica. En consultas de osteopatía en Sevilla, cada vez es más frecuente integrar estas dos vertientes, entendiendo que el trabajo manual sin refuerzo activo posterior deja la puerta abierta a futuras recaídas ante esfuerzos cotidianos.
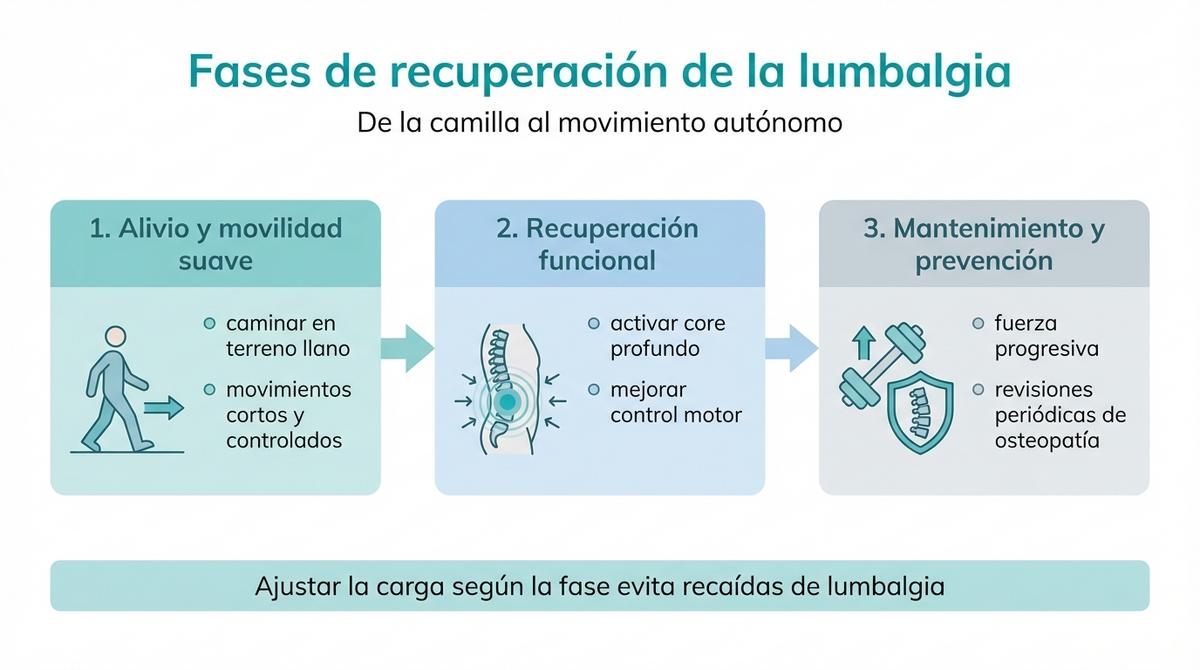
Fases clave: de la camilla al movimiento autónomo
La recuperación de una lumbalgia no sigue una línea recta ascendente, sino que debe adaptarse constantemente a cómo responde tu cuerpo. Intentar realizar una rutina intensa cuando el tejido aún está muy irritado puede ser contraproducente, del mismo modo que prolongar el reposo cuando ya existe movilidad genera rigidez y debilidad.
El secreto reside en coordinar las sesiones de terapia manual con el nivel de exigencia física. Es vital escuchar al organismo y ajustar la carga de trabajo para no interferir en los procesos inflamatorios naturales ni frenar la regeneración tisular necesaria para volver a la normalidad.
Fase de alivio y movilidad suave
En los primeros días tras una crisis de dolor o una sesión de tratamiento manual intensa, el objetivo principal es modular la sintomatología sin provocar estrés adicional en la zona lumbar. No se trata de quedarse inmóvil en la cama, ya que el reposo absoluto está contraindicado salvo que exista una prescripción médica muy específica por fractura o inestabilidad grave.
La estrategia correcta implica mantener un nivel de actividad ligero que favorezca la circulación sanguínea y la oxigenación de los tejidos dañados. Caminatas breves por terreno llano y movimientos articulares de rango corto ayudan a evitar la atrofia muscular temprana. La clave es moverse dentro de un umbral de confort, deteniendo la actividad antes de que el dolor se agudice.
Recuperación funcional y control motor
Una vez superada la fase más aguda, es necesario restaurar la función de la columna mediante el control motor. Tras episodios de dolor, músculos profundos como el transverso del abdomen o los multífidos suelen inhibirse, dejando la zona lumbar desprotegida. Aquí es donde la terapia manual ayuda a ‘resetear’ la mecánica articular, permitiendo que el sistema nervioso vuelva a conectar con esa musculatura estabilizadora.
Es el momento de introducir ejercicios específicos que no buscan la fuerza bruta, sino la calidad del movimiento y la coordinación. Si no tienes experiencia previa, contar con la supervisión de un servicio de fisioterapia en Sevilla garantiza que la ejecución sea correcta, evitando compensaciones con otros grupos musculares que podrían generar nuevas sobrecargas.
Mantenimiento y prevención a largo plazo
Cuando el dolor ha remitido y la movilidad es completa, el enfoque cambia radicalmente hacia la prevención. El objetivo ahora es aumentar la capacidad de carga de la espalda para que pueda soportar las demandas del día a día sin sufrir. El ejercicio de fuerza progresiva se convierte en el hábito central, actuando como un verdadero seguro de vida para tu columna vertebral.
En esta etapa, la osteopatía deja de ser un recurso de urgencia para convertirse en una herramienta de revisión puntual. Acudir al especialista cada cierto tiempo permite detectar y corregir pequeñas disfunciones mecánicas antes de que se conviertan en lesiones, manteniendo el cuerpo a punto para seguir entrenando con seguridad y confianza.
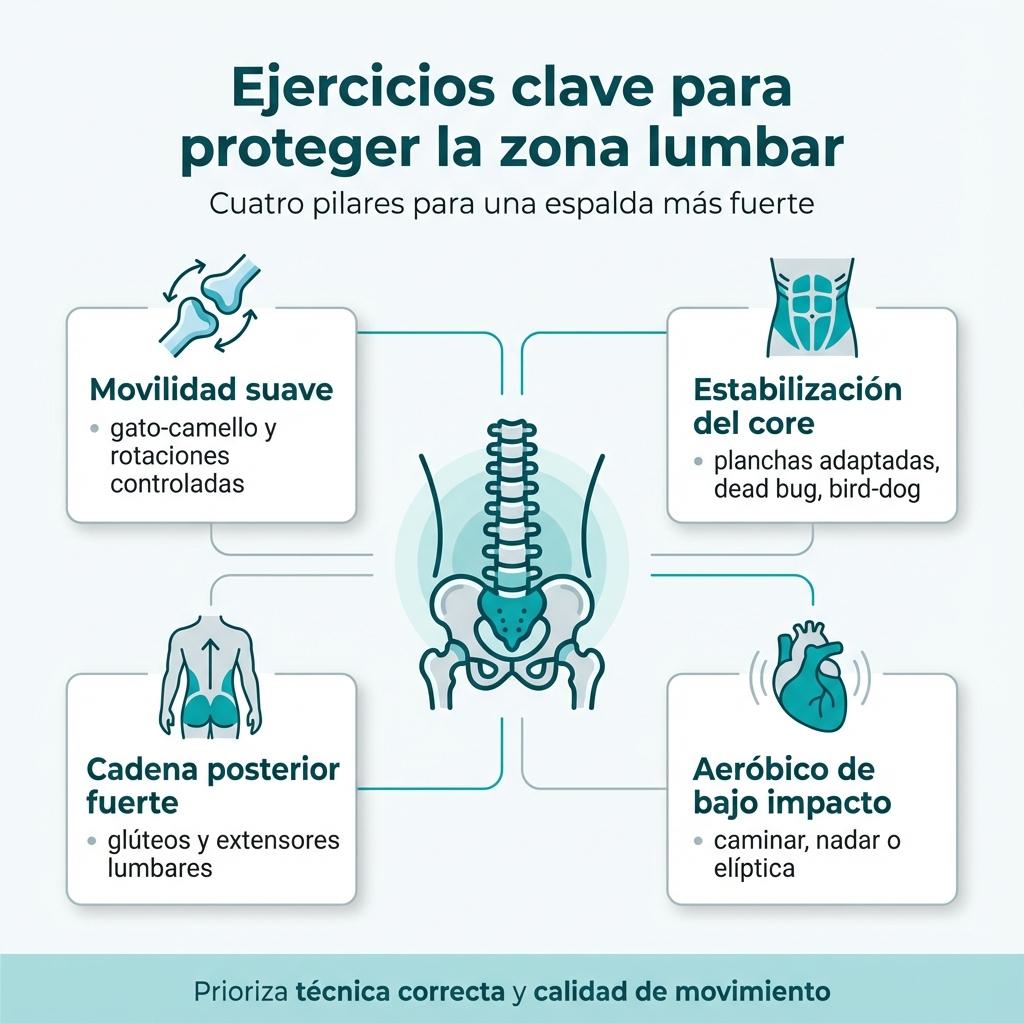
Qué tipos de ejercicio priorizar para proteger la zona lumbar
No todos los ejercicios tienen el mismo impacto ni beneficio cuando el objetivo es evitar nuevas crisis de lumbago. La selección debe basarse en criterios de seguridad, estabilidad y funcionalidad, priorizando siempre la técnica correcta sobre el número de repeticiones o el peso levantado. Un programa bien diseñado debe tocar cuatro pilares fundamentales para blindar la espalda de manera integral:
- Movilidad articular suave: Ejercicios como el ‘gato-camello’ o rotaciones controladas mantienen las vértebras lubricadas y evitan la rigidez matutina.
- Estabilización del core: Planchas adaptadas, ‘dead bug’ o ‘bird-dog’ activan la faja abdominal natural sin imponer carga compresiva excesiva en los discos.
- Fortalecimiento de cadena posterior: El trabajo de glúteos y extensores lumbares es crucial para soportar la carga vertical y proteger la zona baja de la espalda.
- Ejercicio aeróbico de bajo impacto: Caminar a buen ritmo, nadar o usar la elíptica mejora la resistencia cardiovascular sin golpear las articulaciones.
Es fundamental recordar que la calidad del movimiento es más importante que la cantidad. Realizar cinco repeticiones con una alineación perfecta aporta muchos más beneficios neurológicos y musculares que veinte repeticiones hechas con inercia y mala postura.
Frecuencia y planificación semanal orientativa
Para que la combinación de osteopatía y ejercicio para evitar recaídas de lumbalgia sea efectiva, la constancia es más importante que la intensidad puntual. Un paciente en fase de mantenimiento debería aspirar a mantenerse activo entre 3 y 5 días a la semana, alternando estímulos para permitir la recuperación.
La siguiente tabla muestra una propuesta de estructura semanal equilibrada:
| Tipo de Día | Actividad Recomendada | Objetivo |
|---|---|---|
| Días de Fuerza | Ejercicios de core y glúteos (20-30 min) | Aumentar estabilidad y protección |
| Días Aeróbicos | Caminar, nadar o bici suave (30-45 min) | Mejorar riego sanguíneo y movilidad |
| Descanso Activo | Estiramientos suaves o sesión de osteopatía | Recuperación y ajuste mecánico |
Evita el error del ‘guerrero de fin de semana’, que concentra todo el deporte en dos días tras una semana sedentaria. Es preferible realizar sesiones cortas y frecuentes que sometan a la espalda a estímulos moderados y constantes, facilitando una adaptación progresiva sin picos de sobrecarga.
Errores frecuentes que frenan la recuperación
Muchas recaídas no ocurren por mala suerte, sino por fallos en la gestión de la actividad física y las cargas. Uno de los errores más comunes es progresar demasiado rápido, aumentando el peso o la dificultad de los ejercicios en cuanto el dolor desaparece, sin dar tiempo a que los tejidos se adapten estructuralmente a la nueva exigencia.
Otro fallo habitual es ignorar las molestias que persisten más allá de las 24 horas tras el ejercicio. Si bien cierta fatiga muscular es normal, un dolor punzante o que recuerda a la lesión original es señal de que debemos frenar. Del mismo modo, descuidar la técnica por cansancio o prisa suele ser el detonante de nuevos bloqueos articulares.

Debes estar atento a señales de alerta claras que requieren una reevaluación profesional inmediata. La aparición de fiebre, hormigueos que bajan por las piernas, pérdida de fuerza repentina o dolor que no remite con el reposo nocturno son indicativos de que algo no va bien y necesitas consultar con tu especialista.
Dudas habituales sobre actividad física y dolor de espalda
Es normal que surja incertidumbre al retomar el deporte después de un tratamiento. Una pregunta frecuente es si se puede entrenar el mismo día de una sesión de osteopatía. Generalmente, se recomienda dejar descansar al cuerpo ese día o realizar solo una caminata suave, permitiendo que el sistema nervioso asimile los cambios mecánicos introducidos por el terapeuta.
También es común dudar sobre las sensaciones corporales: ¿es normal sentir molestias? Al empezar a mover una zona que ha estado dolorida o inmóvil, es esperable notar cierta tirantez o ‘agujetas’, pero nunca dolor agudo o eléctrico. Si una actividad concreta reproduce tus síntomas habituales, detente y modifica el ejercicio o reduce la intensidad.
Respecto a volver a deportes de impacto como correr o jugar al pádel, la prudencia es tu mejor aliada. Es preferible esperar a tener una buena base de estabilidad lumbo-pélvica y haber pasado una fase de fortalecimiento sin dolor antes de someter a la columna a impactos repetitivos y giros bruscos.
La integración inteligente de la terapia manual y el movimiento activo constituye la estrategia más sólida para romper el ciclo de dolor recurrente. Mientras que el tratamiento en camilla restablece la movilidad necesaria y reduce la tensión aguda, es el trabajo muscular constante el que construye un corsé natural capaz de proteger la columna ante las demandas de la vida diaria.
No se trata de elegir entre una opción u otra, sino de orquestar ambas herramientas para recuperar la confianza en el propio cuerpo. Mantener una comunicación fluida con el profesional y respetar los tiempos de adaptación del tejido permitirá transformar una espalda frágil en una estructura resistente y funcional, minimizando drásticamente el riesgo de sufrir nuevas recaídas de lumbalgia.
José Ramón Rodríguez Aranda, osteópata y fisioterapeuta con amplia experiencia, dirige la Clínica de Osteopatía y Fisioterapia Rodríguez Aranda, avalada por su trayectoria en el sector de la salud. Es Licenciado en Osteopatía y Diplomado en Fisioterapia por prestigiosas universidades, y cuenta con certificaciones y formación continua en diversas técnicas y áreas de la fisioterapia. También está registrado en el Registro de Osteópatas de España, el General Ostheopathic Council de Londres y el Colegio Profesional de Fisioterapeutas de Andalucía.


